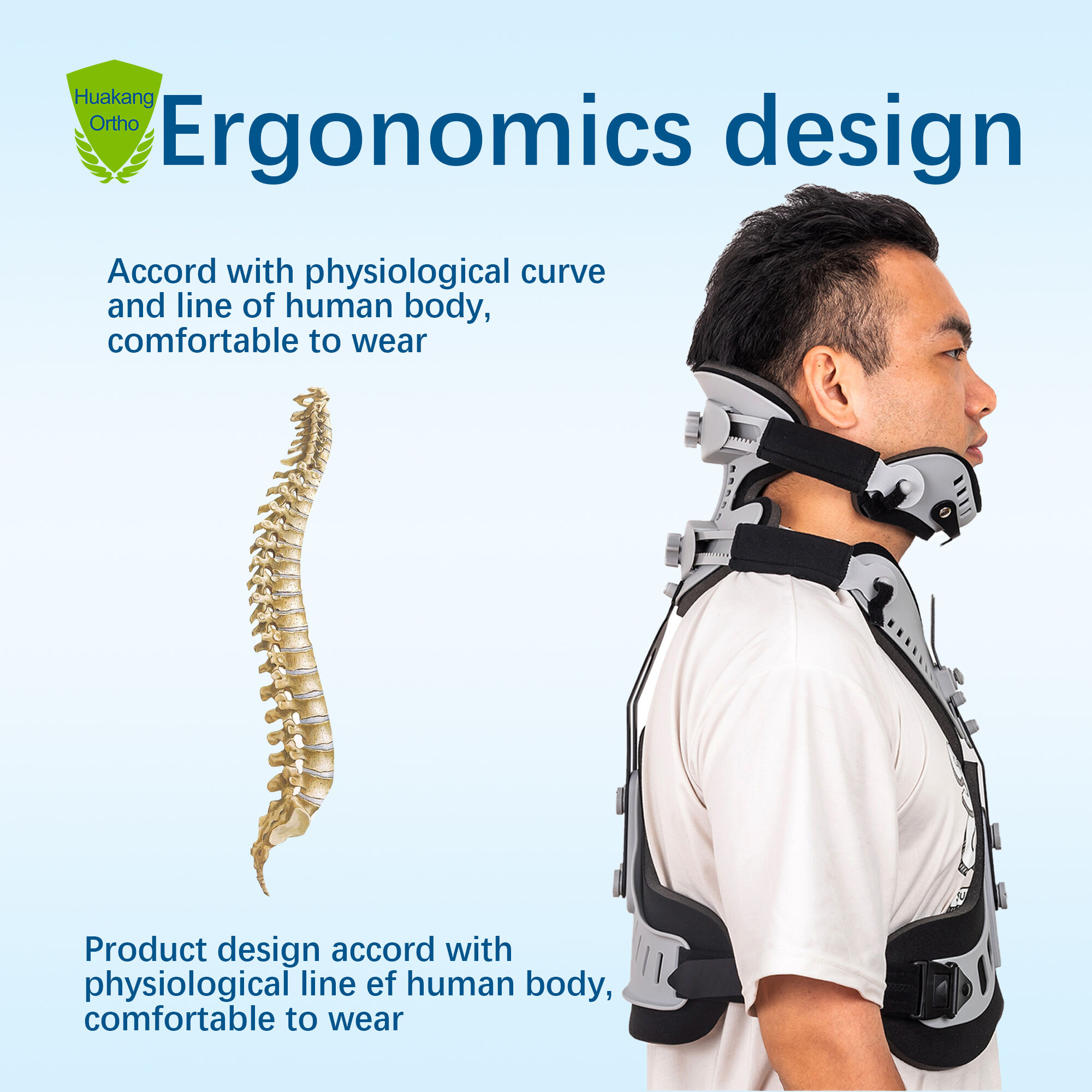
Клінічні показання та наукова база щодо застосування шийного бандажа після травми
Рівні тяжкості травми та науково обґрунтовані критерії вибору бандажа
Використання шийного ортеза має відповідати тяжкості травми — з урахуванням трьох рівнів: легкого, помірного та важкого — щоб забезпечити оптимальне стабілізуюче вплив при мінімізації фізіологічних ризиків. При легких травмах (наприклад, поштовхова травма шиї без рентгенологічно виявленої нестабільності або неврологічного дефіциту) жорстка іммобілізація надає незначну користь і може сповільнити одужання через надмірне обмеження рухів. При помірних травмах — таких як стабільні переломи дужок С2 або незміщені компресійні переломи тіла хребця — зазвичай добре допомагають напівжорсткі комірці, які забезпечують контрольоване обмеження рухів, зберігаючи при цьому перфузію тканин. У разі важких нестабільних травм — зокрема, вивихів суглобів, пошкодження зв’язок або травм спинного мозку — жорсткі комірці зменшують рухи у сагітальній площині (згинання–розгинання) на 74 % у сегменті C0–C2 за даними динамічної рентгенографії, що робить їх обов’язковими для передопераційної стабілізації.
Канадське правило оцінки шийного відділу хребта є базовим клінічним інструментом прийняття рішень: воно безпечно виявляє усвідомлених, трезвих пацієнтів без болю по серединній лінії, неврологічних дефіцитів або відволікаючих травм, яким можна уникнути проведення візуалізації та застосування цього правила зменшує непотрібне накладання ортопедичних ворітників на 38 %, покращуючи ефективність триажу без погіршення безпеки.
Біомеханічне обґрунтування: дані досліджень на трупах та у кріш-симуляціях щодо ефективності стабілізації
Суворі біомеханічні випробування підтверджують функціональну ефективність шийних ортезів. Дослідження на трупному матеріалі демонструють, що жорсткі коміри обмежують сегментарний рух у критичному сегменті C1–C2 на 85–92 % під дією фізіологічних навантажень на згинання-розгинання — що значно перевищує поріг у 50 %, пов’язаний із клінічною стабільністю. У динамічних моделюваннях удару ззаду за допомогою антропоморфних випробувальних пристроїв (ATD) жорсткі коміри знижують пікові поперечні сили в шиї на 56 % під час зіткнень зі швидкістю 35 миль/год — що безпосередньо підтверджує їхню роль у зменшенні механізмів травм, спричинених прискоренням і гальмуванням.
Однак комп’ютерне моделювання також виявляє ключовий компроміс: жорсткі коміри підвищують внутрішньочерепний тиск (ICP) у середньому на 4,5 мм рт. ст. у вертикальному положенні, ймовірно, через порушення венозного відтоку через яремні вени. Це пояснює, чому тривале застосування — понад гостру стабілізацію — вимагає ретельної оцінки співвідношення ризиків та користі й підкреслює необхідність протокольного відмикання від ортезу замість призначення фіксованої тривалості ношень.
Чинники, що впливають на ROI залежно від часу: прискорення одужання за допомогою стандартизованих протоколів використання шийних ортопедичних корсетів після травми
Скорочення тривалості перебування пацієнтів у лікарні та покращення результатів ранньої мобілізації
Стандартизовані протоколи використання шийних ортопедичних корсетів безпосередньо підвищують ефективність системи в цілому та покращують клінічні результати для пацієнтів. Травматологічні центри, які застосовують емпірично обґрунтовані, поетапні протоколи знімання шийного корсета, повідомляють про скорочення медіанної тривалості перебування пацієнтів у лікарні на 1,7 дня (AHRQ, 2025). Ключовою особливістю є те, що цей ефект досягається не за рахунок передчасного зменшення інтенсивності лікування, а завдяки ранній, безпечній мобілізації : стабілізація шийного відділу хребта дозволяє почати ходити раніше, що знижує частоту легеневих ускладнень на 29 % порівняно з групами пацієнтів, які не отримували лікування за протоколом (Звіт про бенчмаркінг у рівневих травматологічних центрах, 2024). Це призводить до прискорення потоку пацієнтів, зниження витрат закладу та зменшення навантаження на ресурси реанімаційного відділення та відділень підтримуючої терапії.
Прискорення досягнення реабілітаційних етапів: обсягу рухів у суглобах, контролю болю та повернення до функціональної активності
Структуровані протоколи фіксації прискорюють функціональне відновлення в усіх перевірених сферах. Пацієнти, які дотримуються режимів поступового зняття фіксації, розроблених з урахуванням біомеханічних принципів, досягають етапів контролюваного болем обсягу рухів (ROM) на 31 % швидше, ніж пацієнти, яких лікують без протокольних рекомендацій («Journal of Spine Rehabilitation», 2025). Це прискорює перехід до амбулаторної реабілітації та скорочує використання послуг кваліфікованих медичних сестер на 19 %. Важливо, що стандартизація зменшує надмірне використання: заклади, що застосовують об’єктивні критерії поступового зняття фіксації — такі як відсутність болючості при пальпації, нормальна неврологічна картина та рентгенологічна стабільність — скоротили непотрібні направлення на іміджинг на 42 % (Мультицентровий консорціум з травм хребта, 2024).
Ключові фактори прискорення результатів:
- Нейром’язова переосвіта початок: на 4,2 дня раніше порівняно з групами без протоколу
- Дозвіл на повернення до роботи : медіана скорочення терміну — на 11,3 дня для офісних професій
- Припинення вживання опіоїдів : досягнуто на 8 днів раніше завдяки поступовій мобілізації з підтримкою шийного корсета
Приховані чинники витрат: ускладнення та ризики надмірного використання шийного корсета
Захворюваність та пов’язані витрати на ушкодження тиску, делірій, пневмонію та підвищення внутрішньочерепного тиску (ВЧТ)
Тривале ношенні шийного ортезу призводить до клінічно значущих — і коштовних — ускладнень, що зменшують рентабельність інвестицій (ROI), якщо протоколи відсутні або застосовуються непослідовно. Ушкодження тиску виникають у 35 % пацієнтів, які носять жорсткі комірці понад 72 години, делірій — у 28 %, госпітальна пневмонія — у 22 %, а клінічно значуще підвищення внутрішньочерепного тиску (ВЧТ) — у 18 %. Ці ускладнення не є ізольованими подіями: кожне з них суттєво збільшує витрати й затримує одужання.
| Ускладнення | Випадковість | Середня пов’язана вартість |
|---|---|---|
| Ушкодження тиску | 35% | $24 тис. |
| Делірій | 28% | $30 тис. |
| Госпітальна пневмонія | 22% | $42 тис. |
| Підвищення внутрішньочерепного тиску (ВЧТ) | 18% | $28 тис. |
У сукупності ці ускладнення збільшують прямих витрат на лікування на $124 тис. на пацієнта й подовжують терміни реабілітації на 3–8 тижнів, що сприяє формуванню середнього тривалого фінансового навантаження в розмірі $740 тис. (Ponemon, 2023). З фізіологічної точки зору шийні ортези погіршують венозне повернення, підвищують ризик аспірації, прискорюють атрофію паравертебральних м’язів і сприяють психологічній залежності — що задокументовано у 31 % пацієнтів, які носять ортези понад чотири тижні. Ці дані підтверджують, що тривалість та час правильне застосування ортезів — а не лише вибір пристрою — є ключовим аспектом ціннісно орієнтованого лікування хвороб шийного відділу хребта.
рамки ROI на 2026 рік: інтеграція клінічних результатів, використання ресурсів та тенденцій ціннісно орієнтованого відшкодування
До 2026 року ROI для шийних ортезів після травми буде вимірюватися не лише вартістю пристрою, а й його вкладом у три взаємопов’язані стовпи: клінічні результати, ефективність використання ресурсів та відповідність системі оплати на основі наданої цінності. Моделі Центру інновацій CMS — зокрема, Путь якості лікування хребтових травм 2024 року — тепер пов’язують оплату з покращенням функціональної рухливості, запобіганням ускладненням та своєчасним виписуванням пацієнтів. Контракти з комплексною оплатою за послуги винагороджують системи, що скорочують терміни перебування пацієнтів у лікарні та прискорюють відновлення діапазону рухів — роблячи стандартизовані протоколи накладання ортезів стратегічним інструментом: скорочення тривалості перебування в лікарні на 15 % разом із прискоренням функціонального відновлення на 20 % забезпечує вимірну економію в рамках таких моделей.
Одночасно штрафи за умови, набуті в лікарні, — зокрема пресур-ульсери та пневмонія — все частіше пов’язують із запобіжними факторами, пов’язаними з використанням пристроїв. Тому заклади зобов’язані зважити витрати на придбання ортопедичних корсетів на початковому етапі проти подальших витрат, пов’язаних із ускладненнями, повторними госпіталізаціями та коригуваннями в рамках системи оплати за результат. Якщо використання шийного корсета вбудовано в узгоджені травматологічні протоколи — з чітко визначеними показаннями, біомеханічним обґрунтуванням та чітко встановленим терміном для поступового знімання — шийний корсет перетворюється з пасивного засобу фіксації на активний інструмент надання медичної допомоги, орієнтованої на створення цінності.
Часті запитання
Які критерії використання шийного корсета в травматологічних ситуаціях?
Використання шийного корсета визначається залежно від тяжкості травми — від легкої до важкої. У легких випадках жорстка імобілізація може бути неефективною, тоді як при помірних травмах корисним є застосування напівжорстких комірів. У важких випадках потрібні жорсткі коміри, щоб значно обмежити рухи шиї.
Яким чином шийні корсети сприяють зменшенню ускладнень?
Шийні ортопедичні воротники обмежують рухи шиї та запобігають подальшому ушкодженню під час процесу одужання. Вони також мають критичне значення для зменшення ускладнень, таких як легеневі захворювання, забезпечуючи безпечну мобілізацію.
Які потенційні ризики тривалого ношіння шийного ортопедичного воротника?
Тривале ношіння може призвести до ускладнень, таких як травми від тиску, делирій, пневмонія та підвищення внутрішньочерепного тиску, що спричиняє зростання витрат на охорону здоров’я та затримку одужання.
Як стандартизовані протоколи використання шийних ортопедичних воротників покращують процес одужання?
Стандартизовані протоколи сприяють ранній мобілізації, скорочують терміни перебування в лікарні та покращують графіки реабілітації. Вони також мінімізують непотрібне виконання інструментальних досліджень та надмірне використання воротників, забезпечуючи оптимальні результати одужання.
Зміст
- Клінічні показання та наукова база щодо застосування шийного бандажа після травми
- Чинники, що впливають на ROI залежно від часу: прискорення одужання за допомогою стандартизованих протоколів використання шийних ортопедичних корсетів після травми
- Приховані чинники витрат: ускладнення та ризики надмірного використання шийного корсета
- рамки ROI на 2026 рік: інтеграція клінічних результатів, використання ресурсів та тенденцій ціннісно орієнтованого відшкодування
-
Часті запитання
- Які критерії використання шийного корсета в травматологічних ситуаціях?
- Яким чином шийні корсети сприяють зменшенню ускладнень?
- Які потенційні ризики тривалого ношіння шийного ортопедичного воротника?
- Як стандартизовані протоколи використання шийних ортопедичних воротників покращують процес одужання?