Indikasi Klinikal dan Asas Bukti bagi Penggunaan Kolar Sokongan Serviks Selepas Kecederaan
Tahap keparahan trauma dan kriteria pemilihan kolar berbasis bukti
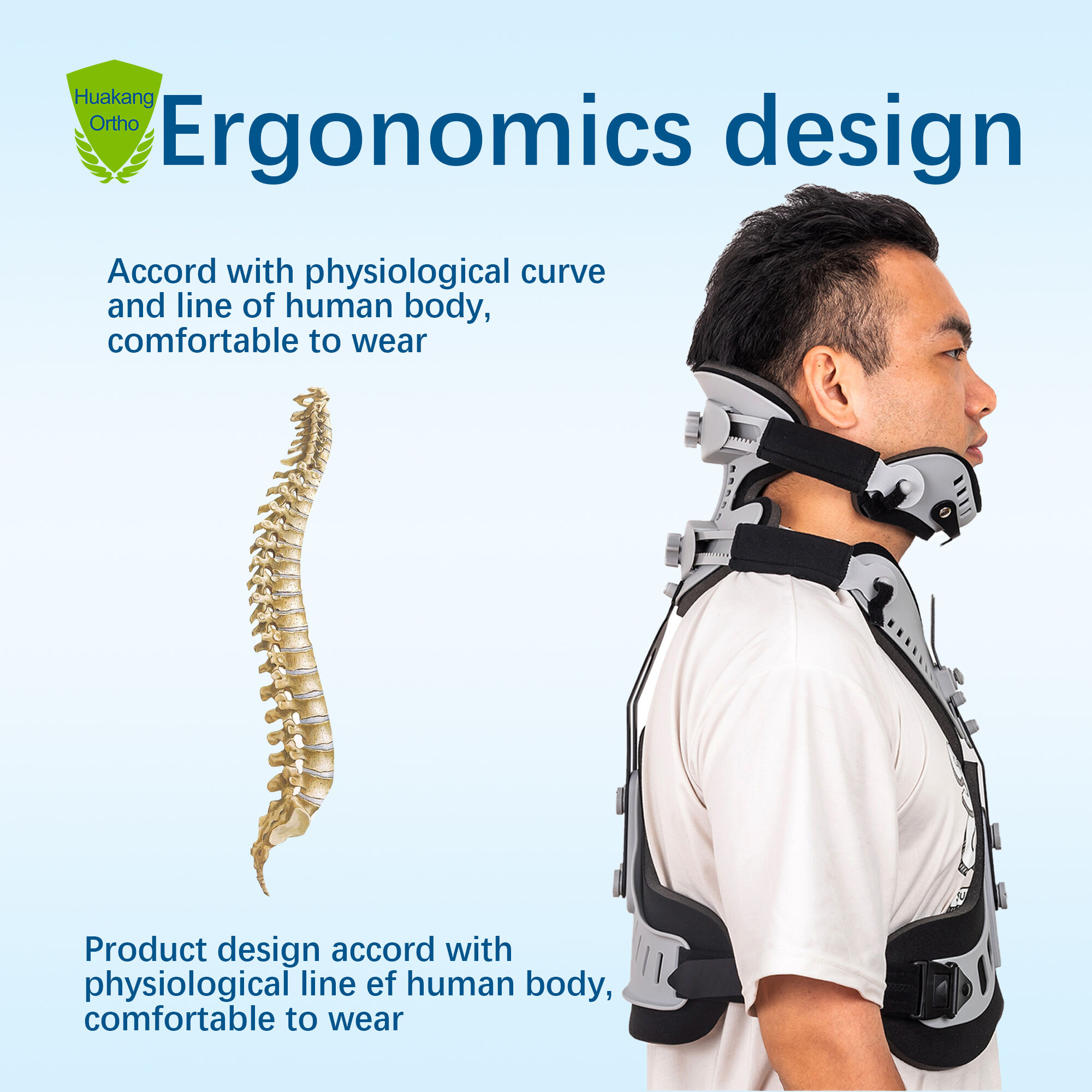
Penggunaan penyangga serviks mesti selaras dengan keparahan kecederaan—diklasifikasikan kepada tiga tahap: ringan, sederhana, dan berat—untuk menyeimbangkan pengstabilan dengan risiko fisiologi. Kecederaan ringan (contohnya, kesan leher akibat hentakan tanpa ketidakstabilan radiografi atau defisit neurologi) memberikan manfaat yang sangat terhad kepada imobilisasi kaku dan boleh menyebabkan pemulihan terbantut akibat pembatasan yang tidak perlu. Kecederaan sederhana—seperti fraktur pars C2 yang stabil atau kompresi badan vertebra tanpa anjakan—biasanya memberikan respons yang baik terhadap kolar separa-kaku, yang memberikan had pergerakan terkawal sambil mengekalkan perfusi tisu. Bagi kecederaan berat dan tidak stabil—termasuk dislokasi fasiet, gangguan ligamen, atau kecederaan saraf tunjang—kolar kaku mengurangkan pergerakan fleksi-ekstensi sebanyak 74% pada aras C0–C2 dalam radiografi dinamik, menjadikannya penting untuk pengstabilan pra-pembedahan.
Peraturan C-Spine Kanada berfungsi sebagai alat keputusan klinikal asas: ia secara selamat mengenal pasti pesakit yang sedar, tidak mabuk, tanpa kelembutan di garis tengah, kecacatan neurologi, atau kecederaan yang mengalihkan perhatian yang boleh mengelakkan pengimejan dan penempatan kolar. Pelaksanaan mengurangkan aplikasi bingkai yang tidak perlu sebanyak 38%, meningkatkan kecekapan triaj tanpa mengorbankan keselamatan.
Pengesahan biomekanik: data cadaverik dan simulasi kemalangan mengenai keberkesanan penstabilan
Ujian biomekanikal yang ketat mengesahkan prestasi berfungsi bagi penyangga serviks. Kajian menggunakan mayat menunjukkan bahawa kolar kaku menghadkan pergerakan segmen di sambungan kritikal C1–C2 sebanyak 85–92% di bawah beban lentur-ekstensi fisiologi—jauh melebihi ambang 50% yang dikaitkan dengan kestabilan klinikal. Dalam simulasi hentaman belakang dinamik menggunakan peranti ujian antropomorfik (ATD), kolar kaku mengurangkan daya ricih leher puncak sebanyak 56% semasa perlanggaran pada kelajuan 35 mph—secara langsung menyokong peranan mereka dalam mengurangkan mekanisme kecederaan akibat pecutan-penyahpecutan.
Namun, pemodelan komputasi juga mendedahkan satu kompromi utama: kolar kaku meningkatkan tekanan intrakranial (ICP) secara purata sebanyak 4.5 mmHg dalam posisi tegak, kemungkinan disebabkan oleh gangguan aliran balik vena jugularis. Ini menegaskan mengapa penggunaan berpanjangan—melebihi tahap penstabilan akut—memerlukan penilaian risiko-manfaat yang teliti dan memperkuat keperluan akan penarikan berturut-turut berdasarkan protokol, bukan preskripsi berdasarkan tempoh tetap.
Tuas ROI Berdasarkan Masa: Mempercepat Pemulihan dengan Protokol Standard untuk Braket Sokongan Servikal Selepas Kecederaan
Pengurangan tempoh kemasukan di hospital dan hasil pergerakan awal
Protokol standard untuk braket servikal secara langsung meningkatkan kecekapan tahap sistem dan hasil pesakit. Pusat trauma yang menggunakan laluan penurunan penggunaan kolar berperingkat berdasarkan bukti melaporkan pengurangan sebanyak 1.7 hari dalam tempoh median kemasukan di hospital (AHRQ 2025). Secara kritikal, manfaat ini tidak dicapai melalui penurunan awal yang terlalu cepat—tetapi melalui pergerakan awal yang selamat : penstabilan servikal membolehkan ambulasi lebih awal, mengurangkan kadar komplikasi pulmonari sebanyak 29% berbanding kohort tanpa protokol (Laporan Perbandingan Tahap I Pusat Trauma 2024). Hasilnya ialah kelancaran proses pesakit yang lebih cepat, kos kemudahan yang lebih rendah, serta tekanan yang berkurang terhadap sumber ICU dan unit langkah-turun.
Pemecutan pencapaian jarak rehabilitasi: julat pergerakan (ROM), kawalan kesakitan, dan jadual kembali kepada fungsi
Protokol pengukuhan berstruktur mempercepat pemulihan fungsional di seluruh domain yang telah disahkan. Pesakit yang mengikuti jadual penarikan brase berdasarkan maklumat biomekanik mencapai tahap pergerakan dalam julat (ROM) yang dikawal oleh kesakitan 31% lebih cepat berbanding pesakit yang dirawat tanpa panduan protokol (Journal of Spine Rehabilitation 2025). Ini mempercepatkan peralihan kepada terapi luaran dan mengurangkan penggunaan perkhidmatan kejururawatan mahir sebanyak 19%. Yang penting, penskalaan piawai mengurangkan penggunaan berlebihan: kemudahan yang menerapkan kriteria objektif untuk penarikan brase—seperti ketiadaan rasa nyeri, neurologi normal, dan kestabilan radiografi—mencatatkan 42% kurang rujukan imej tidak perlu (Multicenter Spine Trauma Consortium 2024).
Pemacu hasil utama:
- Pendidikan semula neuromuskular mula: 4.2 hari lebih awal berbanding kumpulan tanpa protokol
- Kelulusan kembali bekerja : pengurangan median sebanyak 11.3 hari bagi pekerjaan berbasis pejabat
- Pemberhentian opioid : dicapai 8 hari lebih awal dengan mobiliti berperingkat yang disokong brase
Pemandu Kos Tersembunyi: Komplikasi dan Risiko Penggunaan Berlebihan Brase Servikal dalam Tempoh Panjang
Kesidangan dan kos yang dapat diatribusikan kepada kecederaan tekanan, delirium, pneumonia, dan peningkatan tekanan intrakranial (ICP)
Pemakaian jubah leher servikal yang berpanjangan memperkenalkan komplikasi klinis yang signifikan—dan mahal—yang mengurangkan pulangan atas pelaburan (ROI) apabila protokol tidak wujud atau dilaksanakan secara tidak konsisten. Kecederaan tekanan berlaku pada 35% pesakit yang memakai kolar kaku lebih daripada 72 jam, delirium pada 28%, pneumonia yang diperoleh di hospital pada 22%, dan peningkatan tekanan intrakranial (ICP) yang relevan secara klinis pada 18%. Komplikasi ini bukan peristiwa terpencil: setiap satu menambah kos yang besar dan melambatkan pemulihan.
| Komplikasi | Keradapan | Purata Kos yang Dapat Diatribusikan |
|---|---|---|
| Kecederaan tekanan | 35% | $24 ribu |
| Delirium | 28% | $30 ribu |
| Pneumonia yang diperoleh di hospital | 22% | $42 ribu |
| Peningkatan tekanan intrakranial (ICP) | 18% | $28 ribu |
Secara kolektif, komplikasi-komplikasi ini menambahkan kos penjagaan langsung sebanyak $124 ribu per pesakit—dan memanjangkan tempoh pemulihan sebanyak 3–8 minggu, menyumbang kepada beban jangka panjang purata sebanyak $740 ribu (Ponemon 2023). Secara fisiologi, penyangga leher mengganggu aliran balik vena, meningkatkan risiko aspirasi, mempercepatkan atrofi otot paraspinus, dan mendorong ketergantungan psikologikal—yang didokumentasikan pada 31% pesakit yang memakai corset melebihi empat minggu. Penemuan-penemuan ini menegaskan bahawa tempoh dan timing penggunaan corset—bukan sekadar pemilihan peranti—adalah aspek utama dalam pengurusan tulang belakang serviks berdasarkan nilai.
kerangka ROI 2026: Mengintegrasikan Hasil Klinikal, Penggunaan Sumber, dan Trend Bayaran Berdasarkan Nilai
Pada tahun 2026, ROI untuk corset sokongan serviks pasca-cedera akan diukur bukan hanya berdasarkan kos peranti sahaja, tetapi juga berdasarkan sumbangannya kepada tiga pilar yang saling berkaitan: hasil klinikal, kecekapan sumber, dan keselarasan dengan pembayaran berasaskan nilai. Model Pusat Inovasi CMS—termasuk Laluan Kualiti Cedera Tulang Belakang 2024—kini mengaitkan pembayaran dengan peningkatan mobiliti fungsional, pengelakan komplikasi, dan pelepasan pesakit pada masa yang sesuai. Kontrak pembayaran berpaket memberi ganjaran kepada sistem yang mengurangkan tempoh kemasukan pesakit di hospital dan mempercepat pemulihan ROM—menjadikan protokol pemasangan alat sokong piawai sebagai daya dorong strategik: pengurangan 15% dalam tempoh kemasukan pesakit di hospital dikombinasikan dengan pemulihan fungsional yang 20% lebih cepat memberikan penjimatan yang boleh diukur di bawah model-model sedemikian.
Pada masa yang sama, hukuman bagi keadaan yang diperoleh di hospital—termasuk luka tekanan dan pneumonia—kini semakin dikaitkan dengan faktor berkaitan peranti yang boleh dicegah. Oleh itu, kemudahan penjagaan kesihatan perlu menimbangkan pelaburan awal untuk korset serviks berbanding kos turunan akibat komplikasi, kemasukan semula, dan penyesuaian pembelian berdasarkan nilai. Apabila diintegrasikan dalam laluan trauma yang terkoordinasi—dengan indikasi yang jelas, justifikasi biomekanikal, serta proses penarikan (weaning) yang ditetapkan mengikut masa—korset serviks berubah daripada peranti sokongan pasif kepada pendorong aktif bagi penjagaan berasaskan nilai.
Soalan Lazim
Apakah kriteria penggunaan korset serviks dalam situasi trauma?
Penggunaan korset serviks ditentukan berdasarkan keparahan kecederaan, dari ringan hingga berat. Kes ringan mungkin tidak memperoleh manfaat daripada imobilisasi kaku, manakala kecederaan sederhana boleh mendapat manfaat daripada kolar separa-kaku. Kes berat memerlukan kolar kaku untuk menghadkan pergerakan leher secara ketara.
Bagaimanakah korset serviks membantu mengurangkan komplikasi?
Kolar serviks menghadkan pergerakan leher dan mencegah kecederaan lanjut semasa proses penyembuhan. Ia juga penting dalam mengurangkan komplikasi seperti masalah pulmonari dengan membolehkan mobilisasi yang selamat.
Apakah risiko potensial akibat pemakaian kolar serviks dalam tempoh yang panjang?
Penggunaan yang berpanjangan mungkin menyebabkan komplikasi seperti kecederaan tekanan, delirium, pneumonia, dan peningkatan tekanan intrakranial, yang boleh meningkatkan kos penjagaan kesihatan dan melambatkan pemulihan.
Bagaimanakah protokol piawai kolar serviks meningkatkan pemulihan?
Protokol piawai membantu mobilisasi awal, mengurangkan tempoh kemasukan hospital, dan mempercepat jadual pemulihan. Protokol ini juga meminimumkan imbasan tidak perlu dan penggunaan kolar serviks secara berlebihan, seterusnya mencapai hasil pemulihan yang optimal.
Kandungan
- Indikasi Klinikal dan Asas Bukti bagi Penggunaan Kolar Sokongan Serviks Selepas Kecederaan
- Tuas ROI Berdasarkan Masa: Mempercepat Pemulihan dengan Protokol Standard untuk Braket Sokongan Servikal Selepas Kecederaan
- Pemandu Kos Tersembunyi: Komplikasi dan Risiko Penggunaan Berlebihan Brase Servikal dalam Tempoh Panjang
- kerangka ROI 2026: Mengintegrasikan Hasil Klinikal, Penggunaan Sumber, dan Trend Bayaran Berdasarkan Nilai
- Soalan Lazim