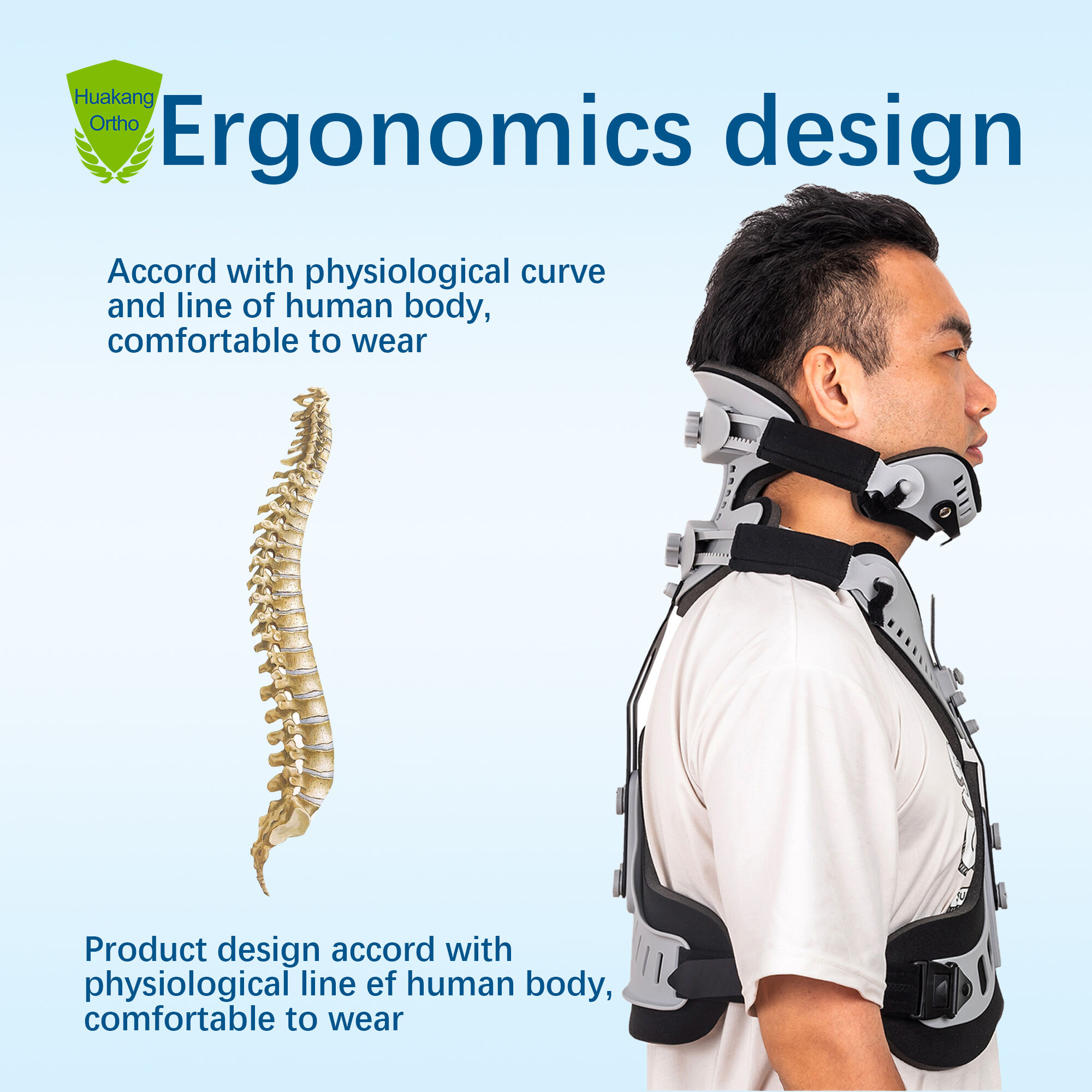
Klinische Indikationen und Evidenzgrundlage für den Einsatz einer zervikalen Stützorthese nach Verletzung
Schweregrade von Traumata und evidenzbasierte Kriterien für die Auswahl einer Orthese
Die Anwendung einer zervikalen Orthese muss der Schwere der Verletzung entsprechen – unterteilt in leichte, mittelschwere und schwere Verletzungen – um Stabilisierung und physiologisches Risiko in Einklang zu bringen. Bei leichten Verletzungen (z. B. Schleudertrauma ohne radiografische Instabilität oder neurologische Defizite) bringt eine starre Immobilisierung nur geringen Nutzen und kann aufgrund unnötiger Bewegungseinschränkung sogar zu einer verzögerten Genesung führen. Bei mittelschweren Verletzungen – wie stabilen C2-Parsspondylolisthesen oder nicht dislozierten Kompressionsfrakturen des Wirbelkörpers – zeigen sich in der Regel gute Therapieergebnisse mit halbstarren Kragen, die eine kontrollierte Bewegungseinschränkung ermöglichen, gleichzeitig aber die Gewebeperfusion erhalten. Bei schweren, instabilen Verletzungen – darunter Facettengelenksluxationen, ligamentöse Rupturen oder Rückenmarksverletzungen – reduzieren starre Kragen die Flexions- und Extensionsbewegung im Bereich C0–C2 bei dynamischer Röntgenaufnahme um 74 % und sind daher unverzichtbar für die präoperative Stabilisierung.
Die kanadische C-Spine-Regel dient als grundlegendes klinisches Entscheidungsinstrument: Sie identifiziert sicher wache, nüchterne Patienten ohne Druckempfindlichkeit in der Mittellinie, neurologische Defizite oder ablenkende Verletzungen, bei denen auf bildgebende Verfahren verzichtet werden kann und die Implementierung reduziert unnötige Orthesen-Anwendungen um 38 % und verbessert die Effizienz der Triage, ohne die Sicherheit zu beeinträchtigen.
Biomechanische Validierung: Leichen- und Crash-Simulationsdaten zur Stabilisierungseffizienz
Strenge biomechanische Tests bestätigen die funktionelle Leistungsfähigkeit von Halskragen. Untersuchungen an Leichen zeigen, dass starre Kragen die segmentale Bewegung an der kritischen C1–C2-Stelle unter physiologischen Beugungs- und Streckungsbelastungen um 85–92 % einschränken – deutlich mehr als die mit klinischer Stabilität assoziierte Schwelle von 50 %. In dynamischen Rückstau-Simulationsversuchen mit anthropomorphen Prüfgeräten (ATDs) verringern starre Kragen die maximale Scherkraft am Hals während einer Kollision mit 35 mph um 56 % – was ihre Rolle bei der Minderung von Beschleunigungs- und Verzögerungsverletzungsmechanismen direkt untermauert.
Computergestützte Modellierungen offenbaren jedoch auch einen wesentlichen Kompromiss: Starre Kragen erhöhen den intrakraniellen Druck (ICP) im Durchschnitt um 4,5 mmHg in aufrechter Körperhaltung, wahrscheinlich aufgrund einer beeinträchtigten jugulären venösen Abflussfähigkeit. Dies verdeutlicht, warum eine Langzeitanwendung – jenseits der akuten Stabilisierung – einer sorgfältigen Risiko-Nutzen-Abwägung bedarf und die Notwendigkeit einer protokollgesteuerten Entwöhnung statt festgelegter Anwendungszeiten unterstreicht.
Zeitgesteuerte ROI-Hebel: Beschleunigung der Erholung durch standardisierte Protokolle für zervikale Stützorthesen nach Verletzung
Verkürzung der Krankenhausverweildauer und Verbesserung der Ergebnisse bei früher Mobilisierung
Standardisierte Protokolle für zervikale Orthesen verbessern direkt die Effizienz auf Systemebene sowie die Patientenergebnisse. Traumazentren, die evidenzbasierte, schrittweise Protokolle zur schrittweisen Entwöhnung von Halskrausen anwenden, verzeichnen eine Reduktion der medianen Krankenhausverweildauer um 1,7 Tage (AHRQ 2025). Entscheidend ist, dass dieser Gewinn nicht durch vorzeitige Deeskalation erzielt wird – sondern durch frühzeitige, sichere Mobilisierung : Die zervikale Stabilisierung ermöglicht eine frühere Ambulation und senkt die Rate pulmonaler Komplikationen im Vergleich zu Kohorten ohne Protokoll um 29 % (Level-I-Traumazentrum-Benchmarking-Bericht 2024). Das Ergebnis ist ein schnellerer Patientendurchlauf, geringere Einrichtungskosten sowie eine entlastete Intensiv- und Intermediate-Care-Kapazität.
Beschleunigung der Rehabilitationsmeilensteine: Beweglichkeit (ROM), Schmerzkontrolle und Zeitrahmen für die Wiederaufnahme der Funktionsfähigkeit
Strukturierte Stabilisierungsprotokolle beschleunigen die funktionelle Erholung in validierten Bereichen. Patienten, die biomechanisch fundierte Entwöhnungspläne befolgen, erreichen schmerzkontrollierte Bewegungsumfänge (ROM) 31 % schneller als Patienten, deren Behandlung ohne protokollbasierte Anleitung erfolgt (Journal of Spine Rehabilitation 2025). Dadurch verkürzt sich der Übergang zur ambulanten Therapie, und der Einsatz von Fachkrankenpflegepersonen reduziert sich um 19 %. Wichtig ist zudem, dass Standardisierung eine Überbeanspruchung verhindert: Einrichtungen, die objektive Entwöhnungskriterien anwenden – wie das Fehlen von Druckempfindlichkeit, eine normale neurologische Untersuchung und radiologische Stabilität – verzeichneten 42 % weniger unnötige bildgebende Untersuchungsanforderungen (Multicenter Spine Trauma Consortium 2024).
Wesentliche Beschleuniger für Behandlungsergebnisse:
- Neuromuskuläre Umstellung beginn: 4,2 Tage früher im Vergleich zu Nicht-Protokoll-Gruppen
- Arbeitsfreigabe : mediane Reduktion um 11,3 Tage bei Büroberufen
- Opioid-Absetzen : wird durch brachenunterstützte, gestufte Mobilisierung 8 Tage früher erreicht
Versteckte Kostenfaktoren: Komplikationen und Risiken einer überlangen zervikalen Orthese-Trage
Inzidenz und zurechenbare Kosten von Druckgeschwüren, Delirium, Pneumonie und erhöhtem intrakraniellen Druck (ICP)
Eine verlängerte Tragedauer einer zervikalen Orthese führt zu klinisch signifikanten – und kostspieligen – Komplikationen, die die Rendite mindern, wenn keine Protokolle vorhanden sind oder diese inkonsistent angewendet werden. Druckgeschwüre treten bei 35 % der Patienten auf, die starre Halskragen über 72 Stunden tragen, Delirium bei 28 %, nosokomiale Pneumonie bei 22 % und klinisch relevante Erhöhung des intrakraniellen Drucks (ICP) bei 18 %. Diese Komplikationen sind keine isolierten Ereignisse: Jede verursacht erhebliche Zusatzkosten und verzögert die Genesung.
| Komplikation | Inzidenz | Durchschnittliche zurechenbare Kosten |
|---|---|---|
| Druckgeschwüre | 35% | $24 k |
| Delirium | 28% | $30 k |
| Nosokomiale Pneumonie | 22% | $42 k |
| Erhöhung des intrakraniellen Drucks (ICP) | 18% | $28 k |
Insgesamt erhöhen diese Komplikationen die direkten Behandlungskosten pro Patient um $124 k – und verlängern die Rehabilitationszeiträume um 3–8 Wochen, was zu der durchschnittlichen langfristigen Belastung von $740 k beiträgt (Ponemon 2023). Physiologisch beeinträchtigen Halskragen den venösen Rückfluss, erhöhen das Aspirationsrisiko, beschleunigen die Atrophie der paraspinalen Muskulatur und fördern psychologische Abhängigkeit – dokumentiert bei 31 % der Patienten, die über vier Wochen hinaus orthopädische Korsettversorgung erhielten. Diese Befunde bestätigen, dass dauer und timing die Anwendung von Orthesen – nicht nur die Auswahl des Geräts – im Mittelpunkt einer wertbasierten Behandlung der Halswirbelsäule steht.
rOI-Rahmenwerk 2026: Integration klinischer Ergebnisse, Ressourcenverbrauchs und trendsorientierter wertbasierter Vergütung
Bis 2026 ROI für zervikale Stützorthesen nach Verletzung wird nicht allein an den Gerätekosten gemessen werden, sondern an seinem Beitrag zu drei miteinander verbundenen Säulen: klinischen Ergebnissen, Ressourceneffizienz und der Ausrichtung auf eine wertbasierte Vergütung. Modelle des CMS Innovation Center – darunter der Spinal Injury Quality Pathway 2024 – knüpfen die Vergütung heute an funktionale Mobilitätsgewinne, die Vermeidung von Komplikationen und eine zeitgerechte Entlassung aus der Klinik. Pauschalvergütungsverträge belohnen Systeme, die Krankenhausaufenthalte verkürzen und die Wiederherstellung der Beweglichkeit beschleunigen – wodurch standardisierte Orthesenprotokolle zu einem strategischen Hebel werden: Eine Reduzierung der Verweildauer um 15 % in Kombination mit einer um 20 % schnelleren funktionellen Erholung führt bei solchen Modellen zu messbaren Einsparungen.
Gleichzeitig werden Strafen für im Krankenhaus erworbene Erkrankungen – darunter Druckulzera und Pneumonie – zunehmend mit vermeidbaren, gerätebedingten Faktoren verknüpft. Einrichtungen müssen daher die anfänglichen Investitionskosten für Orthesen gegen die nachfolgenden Kosten von Komplikationen, Rehospitalisierungen und Anpassungen im Rahmen der wertbasierten Beschaffung abwägen. Wenn zervikale Orthesen in koordinierte Traumapfade integriert sind – mit klaren Indikationen, biomechanischer Begründung und zeitlich begrenztem Entwöhnungsplan – wandeln sie sich von einem passiven Stützmittel zu einem aktiven Treiber einer wertorientierten Versorgung.
Häufig gestellte Fragen
Welche Kriterien gelten für den Einsatz einer zervikalen Orthese in Traumasituationen?
Der Einsatz einer zervikalen Orthese richtet sich nach der Schwere der Verletzung – von leicht bis schwer. Bei leichten Fällen kann eine starre Immobilisierung möglicherweise keinen Nutzen bringen, während bei mittelschweren Verletzungen halbstarre Halskragen vorteilhaft sein können. Schwere Fälle erfordern hingegen starre Halskragen, um die Nackenbewegung deutlich einzuschränken.
Wie tragen zervikale Orthesen zur Reduzierung von Komplikationen bei?
Halskragen begrenzen die Bewegung des Halses und verhindern weitere Verletzungen während des Heilungsprozesses. Sie sind zudem entscheidend, um Komplikationen wie pulmonale Probleme durch eine sichere Mobilisierung zu reduzieren.
Welche potenziellen Risiken birgt ein langfristiger Einsatz von Halskragen?
Ein langfristiger Einsatz kann zu Komplikationen wie Druckverletzungen, Delir, Pneumonie und erhöhtem intrakraniellen Druck führen, was die Gesundheitskosten erhöhen und die Genesung verzögern kann.
Wie verbessern standardisierte Protokolle für den Einsatz von Halskragen die Genesung?
Standardisierte Protokolle unterstützen eine frühzeitige Mobilisierung, verkürzen den Krankenhausaufenthalt und verbessern die Zeitpläne für die Rehabilitation. Sie minimieren zudem unnötige bildgebende Untersuchungen und eine übermäßige Anwendung von Halskragen, was zu optimalen Genesungsergebnissen führt.
Inhaltsverzeichnis
- Klinische Indikationen und Evidenzgrundlage für den Einsatz einer zervikalen Stützorthese nach Verletzung
- Zeitgesteuerte ROI-Hebel: Beschleunigung der Erholung durch standardisierte Protokolle für zervikale Stützorthesen nach Verletzung
- Versteckte Kostenfaktoren: Komplikationen und Risiken einer überlangen zervikalen Orthese-Trage
- rOI-Rahmenwerk 2026: Integration klinischer Ergebnisse, Ressourcenverbrauchs und trendsorientierter wertbasierter Vergütung
-
Häufig gestellte Fragen
- Welche Kriterien gelten für den Einsatz einer zervikalen Orthese in Traumasituationen?
- Wie tragen zervikale Orthesen zur Reduzierung von Komplikationen bei?
- Welche potenziellen Risiken birgt ein langfristiger Einsatz von Halskragen?
- Wie verbessern standardisierte Protokolle für den Einsatz von Halskragen die Genesung?