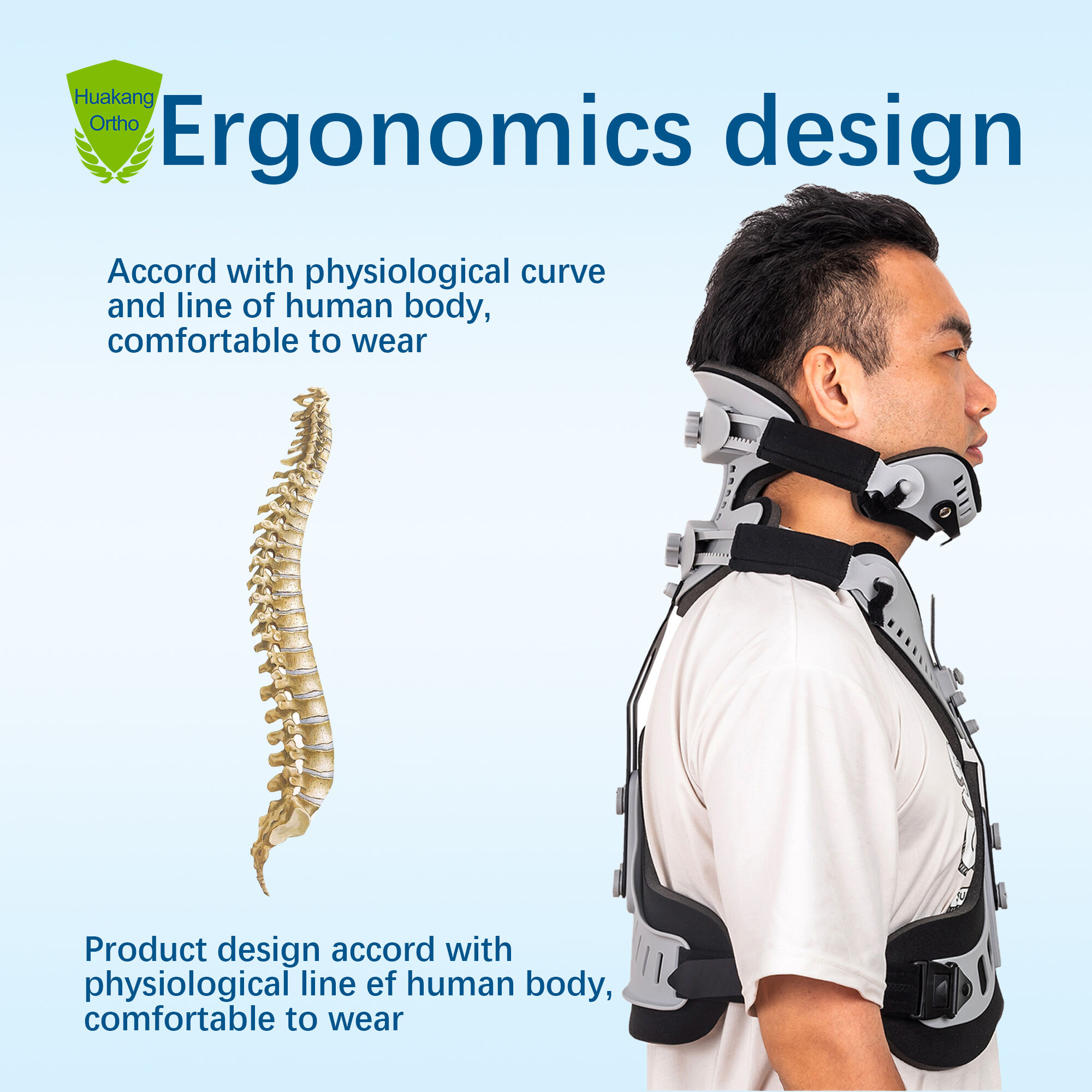
Wskazania kliniczne i podstawa dowodowa stosowania kolanki szyjnej wspierającej po urazie
Stopnie ciężkości urazu oraz kryteria doboru kolanki oparte na danych naukowych
Zastosowanie kołnierza szyjnego musi być dostosowane do ciężkości urazu — zróżnicowanego na łagodny, umiarkowany i ciężki stopień — w celu osiągnięcia równowagi między stabilizacją a ryzykiem fizjologicznym. Przy łagodnych urazach (np. uderzeniu odrzutowym bez niestabilności radiologicznej lub deficytu neurologicznego) sztywne unieruchomienie przynosi minimalną korzyść i może prowadzić do opóźnienia procesu powrotu do zdrowia z powodu niepotrzebnego ograniczenia ruchomości. Przy umiarkowanych urazach — takich jak stabilne pęknięcia łuku kręgu C2 lub nieprzesunięte kompresje ciała kręgu — zazwyczaj dobrze sprawdzają się kołnierze półsztywne, które ograniczają ruch w kontrolowany sposób, zachowując przy tym przepływ krwi w tkankach. W przypadku ciężkich, niestabilnych urazów — w tym wywichnięć stawów rzędowych, uszkodzeń więzadeł lub urazów rdzenia kręgowego — sztywne kołnierze zmniejszają ruchy w płaszczyźnie zgięcia–rozgięcia o 74% w segmencie C0–C2 w dynamicznej rentgenografii, co czyni je niezbędными w okresie przedoperacyjnej stabilizacji.
Kanadyjska reguła dotycząca kręgosłupa szyjnego stanowi podstawowe narzędzie klinicznej decyzji diagnostycznej: pozwala bezpiecznie zidentyfikować czujnych, trzeźwych pacjentów bez bólu w linii środkowej, niedoborów neurologicznych lub urazów odciągających uwagę, u których można zrezygnować z badań obrazowych i umieszczenia kołnierza. Wdrożenie tej reguły zmniejsza niepotrzebne stosowanie aparatu ortopedycznego o 38%, poprawiając skuteczność triażu bez zagrożenia bezpieczeństwa.
Walidacja biomechaniczna: dane uzyskane w badaniach na trupach oraz symulacjach zderzeń dotyczące skuteczności stabilizacji
Ścisłe badania biomechaniczne potwierdzają funkcjonalną skuteczność kołnierzy szyjnych. Badania na trupach wykazały, że sztywne kołnierze ograniczają ruch segmentowy w krytycznym odcinku C1–C2 o 85–92% pod wpływem fizjologicznych obciążeń zginania i rozginania – co znacznie przekracza próg 50% związany z kliniczną stabilnością. W symulacjach dynamicznych uderzeń od tyłu z wykorzystaniem urządzeń testowych antropometrycznych (ATD) sztywne kołnierze zmniejszają maksymalne siły ścinające w szyi o 56% podczas kolizji z prędkością 35 mph – co bezpośrednio potwierdza ich rolę w łagodzeniu mechanizmów urazów spowodowanych przyspieszeniem i hamowaniem.
Jednak modele obliczeniowe ujawniają również kluczowy kompromis: sztywne kołnierze podnoszą ciśnienie wewnątrzczaszkowe (ICP) średnio o 4,5 mmHg w pozycji pionowej, najprawdopodobniej z powodu utrudnienia odpływu żylnego przez żyły szyjne. To podkreśla, dlaczego długotrwałe stosowanie – poza etapem ostrej stabilizacji – wymaga starannego wyważenia ryzyka i korzyści oraz wzmacnia potrzebę stopniowego odstawiania kołnierzy zgodnie z ustalonym protokołem, a nie przepisywania ich na stały, określony czas.
Klucze do zwrotu z inwestycji zależne od czasu: Przyspieszanie powrotu do zdrowia dzięki ustandaryzowanym protokołom stosowania gorsetów szyjnych po urazie
Skrócenie długości pobytu w szpitalu oraz lepsze wyniki wcześniejszej mobilizacji
Ustandaryzowane protokoły stosowania gorsetów szyjnych bezpośrednio poprawiają efektywność systemową i wyniki leczenia pacjentów. Ośrodki traumatologii stosujące oparte na dowodach, stopniowe ścieżki odstawiania kołnierzy szyjnych odnotowują skrócenie mediany długości pobytu w szpitalu o 1,7 dnia (AHRQ 2025). Co szczególnie istotne, ten zysk nie jest osiągany poprzez zbyt wcześniejsze odstępowanie od leczenia — lecz poprzez wcześniejszą, bezpieczną mobilizację : stabilizacja szyi umożliwia wcześniejsze chodzenie, co zmniejsza częstość powikłań płucnych o 29% w porównaniu z grupami pacjentów nieobjętych protokołem (Raport porównawczy ośrodków traumatologii poziomu I, 2024). Wynikiem jest szybszy przepływ pacjentów, niższe koszty placówek oraz mniejsze obciążenie oddziałów intensywnej terapii i oddziałów przejściowych.
Przyspieszenie osiągania etapów rehabilitacji: zakres ruchu (ROM), kontrola bólu oraz terminy powrotu do pełnej sprawności
Zorganizowane protokoły wspierania przyspieszają funkcjonalne odzyskiwanie w zweryfikowanych obszarach. Pacjenci stosujący harmonogramy stopniowego odstawiania ortez zgodne z zasadami biomechaniki osiągają cele związane z zakresem ruchu (ROM) kontrolowanym pod względem bólu o 31% szybciej niż pacjenci leczeni bez wskazówek protokołu („Journal of Spine Rehabilitation”, 2025). Dzięki temu skraca się czas przejścia do terapii ambulatoryjnej, a wykorzystanie usług pielęgniarstwa specjalistycznego zmniejsza się o 19%. Co istotne, standaryzacja ogranicza nadmierną interwencję: placówki stosujące obiektywne kryteria stopniowego odstawiania ortez — takie jak brak bolesności, prawidłowa neurologia oraz stabilność radiologiczna — odnotowały o 42% mniej niepotrzebnych skierowań na badania obrazowe (Multicenter Spine Trauma Consortium, 2024).
Kluczowe czynniki przyspieszające osiągnięcie pożądanych efektów:
- Neuromięśniowa reedukacja początek: o 4,2 dnia wcześniej niż w grupach bez protokołu
- Zezwolenie na powrót do pracy : średnie skrócenie o 11,3 dnia dla zawodów wykonywanych w biurze
- Przerwanie stosowania opioidów : osiągnięte o 8 dni wcześniej dzięki stopniowej mobilizacji wspieranej przez ortezę szyjną
Ukryte czynniki kosztotwórcze: powikłania i ryzyko nadmiernej interwencji wynikające z długotrwałego noszenia ortezy szyjnej
Występowanie i koszty związane z urazami uciskowymi, zespołem dezorientacji (delirium), zapaleniem płuc nabyte w szpitalu oraz podwyższeniem ciśnienia wewnątrzczaszkowego (ICP)
Długotrwałe noszenie kołnierza szyjnego powoduje poważne klinicznie — i kosztowne — powikłania, które obniżają zwrot z inwestycji (ROI), gdy protokoły nie są stosowane lub są stosowane niespójnie. Urazy uciskowe występują u 35% pacjentów noszących sztywne kołnierze przez ponad 72 godziny, zespół dezorientacji (delirium) u 28%, szpitalne zapalenie płuc u 22%, a klinicznie istotne podwyższenie ciśnienia wewnątrzczaszkowego (ICP) u 18%. Te powikłania nie są zdarzeniami odosobnionymi: każde z nich wiąże się ze znacznym dodatkowym kosztem i opóźnia proces wyleczania.
| Komplikacja | Zachorowalność | Średni koszt związany z danym powikłaniem |
|---|---|---|
| Urazy uciskowe | 35% | 24 tys. USD |
| Zespół dezorientacji (delirium) | 28% | 30 tys. USD |
| Zapalenie płuc nabyte w szpitalu | 22% | 42 tys. USD |
| Podwyższenie ciśnienia wewnątrzczaszkowego (ICP) | 18% | $28 tys. |
Razem te powikłania zwiększają koszty bezpośredniej opieki o $124 tys. na pacjenta i wydłużają harmonogramy rehabilitacji o 3–8 tygodni, co przyczynia się do średniego długoterminowego obciążenia w wysokości $740 tys. (Ponemon, 2023). Pod względem fizjologicznym kołnierze utrudniają odpływ żylny, zwiększają ryzyko aspiracji, przyspieszają atrofię mięśni przykręgosłupowych oraz sprzyjają zależności psychicznej – zarejestrowanej u 31% pacjentów noszących ortozy ponad cztery tygodnie. Te ustalenia potwierdzają, że czas trwania i ## Czasowanie stosowanie ortez – a nie tylko wybór urządzenia – ma kluczowe znaczenie dla wartościowej opieki nad kręgosłupem szyjnym.
ramka zwrotu z inwestycji na 2026 r.: integrująca wyniki kliniczne, wykorzystanie zasobów oraz trendy związane z wartościową refundacją usług medycznych
Na 2026 r. zwrot z inwestycji dla ortez wspierających kręgosłup szyjny po urazie będzie mierzona nie tylko kosztem urządzenia, ale także jego wkładem w trzy wzajemnie powiązane filary: wyniki kliniczne, efektywność wykorzystania zasobów oraz zgodność z systemem rozliczeń opartym na wartości. Modele Centrum Innowacji CMS – w tym Ścieżka Jakościowa w przypadku urazów kręgosłupa z 2024 r. – wiążą płatności z osiągnięciem postępów w zakresie funkcjonalnej mobilności, zapobieganiem komplikacjom oraz terminowym wypisaniem pacjenta. Umowy o płatności zbiorcze nagradzają systemy, które skracają pobyt szpitalny i przyspieszają odzyskiwanie zakresu ruchu (ROM) – czyniąc ustandaryzowane protokoły stosowania ortez strategicznym narzędziem: 15-procentowe skrócenie długości pobytu w połączeniu z 20-procentowo szybszym odzyskaniem funkcjonalnym przynosi mierzalne oszczędności w ramach takich modeli.
Jednocześnie sankcje za stany zdrowotne nabyte w szpitalu — w tym urazy odciśnieniowe i zapalenie płuc — coraz częściej wiążą się z czynnikami związanymi z urządzeniami, których można uniknąć. Instytucje medyczne muszą zatem porównać koszty początkowe zakupu gorsetów szyjnych z kosztami wtórnymi wynikającymi z powikłań, ponownych hospitalizacji oraz korekt związanych z zakupem usług opartym na wartościach. Gdy gorset szyjny jest wpisany w spójne ścieżki postępowania przy urazach — z wyraźnymi wskazaniami, uzasadnieniem biomechanicznym oraz określonym czasem odstawiania — przekształca się on z biernego urządzenia wspierającego w aktywny element opieki skierowanej do tworzenia wartości.
Często zadawane pytania
Jakie są kryteria stosowania gorsetów szyjnych w sytuacjach urazowych?
Stosowanie gorsetów szyjnych ustala się na podstawie ciężkości urazu — od łagodnego po ciężki. W przypadkach łagodnych sztywne immobilizowanie może nie przynosić korzyści, natomiast przy urazach umiarkowanych korzystne może być zastosowanie półsztywnych kołnierzy. Przy urazach ciężkich konieczne jest stosowanie sztywnych kołnierzy ograniczających ruch szyi w znacznym stopniu.
W jaki sposób gorsety szyjne pomagają w redukcji powikłań?
Pasy szyjne ograniczają ruch szyi i zapobiegają dalszym urazom w trakcie procesu gojenia. Są również kluczowe dla redukcji powikłań, takich jak zaburzenia płucne, umożliwiając bezpieczne poruszanie się.
Jakie są potencjalne ryzyka długotrwałego noszenia pasa szyjnego?
Długotrwałe stosowanie może prowadzić do powikłań, takich jak urazy ciśnieniowe, delirium, zapalenie płuc oraz zwiększone ciśnienie śródczaszkowe, co może skutkować wyższymi kosztami opieki zdrowotnej i opóźnieniem procesu rekonwalescencji.
W jaki sposób ustandaryzowane protokoły stosowania pasów szyjnych poprawiają przebieg rekonwalescencji?
Ustandaryzowane protokoły wspierają wczesne poruszanie się, skracają pobyt w szpitalu oraz przyspieszają harmonogram rehabilitacji. Minimalizują także niepotrzebne badania obrazowe i nadmierne stosowanie pasów szyjnych, co przekłada się na optymalne wyniki rekonwalescencji.
Spis treści
- Wskazania kliniczne i podstawa dowodowa stosowania kolanki szyjnej wspierającej po urazie
- Klucze do zwrotu z inwestycji zależne od czasu: Przyspieszanie powrotu do zdrowia dzięki ustandaryzowanym protokołom stosowania gorsetów szyjnych po urazie
- Ukryte czynniki kosztotwórcze: powikłania i ryzyko nadmiernej interwencji wynikające z długotrwałego noszenia ortezy szyjnej
- ramka zwrotu z inwestycji na 2026 r.: integrująca wyniki kliniczne, wykorzystanie zasobów oraz trendy związane z wartościową refundacją usług medycznych
- Często zadawane pytania