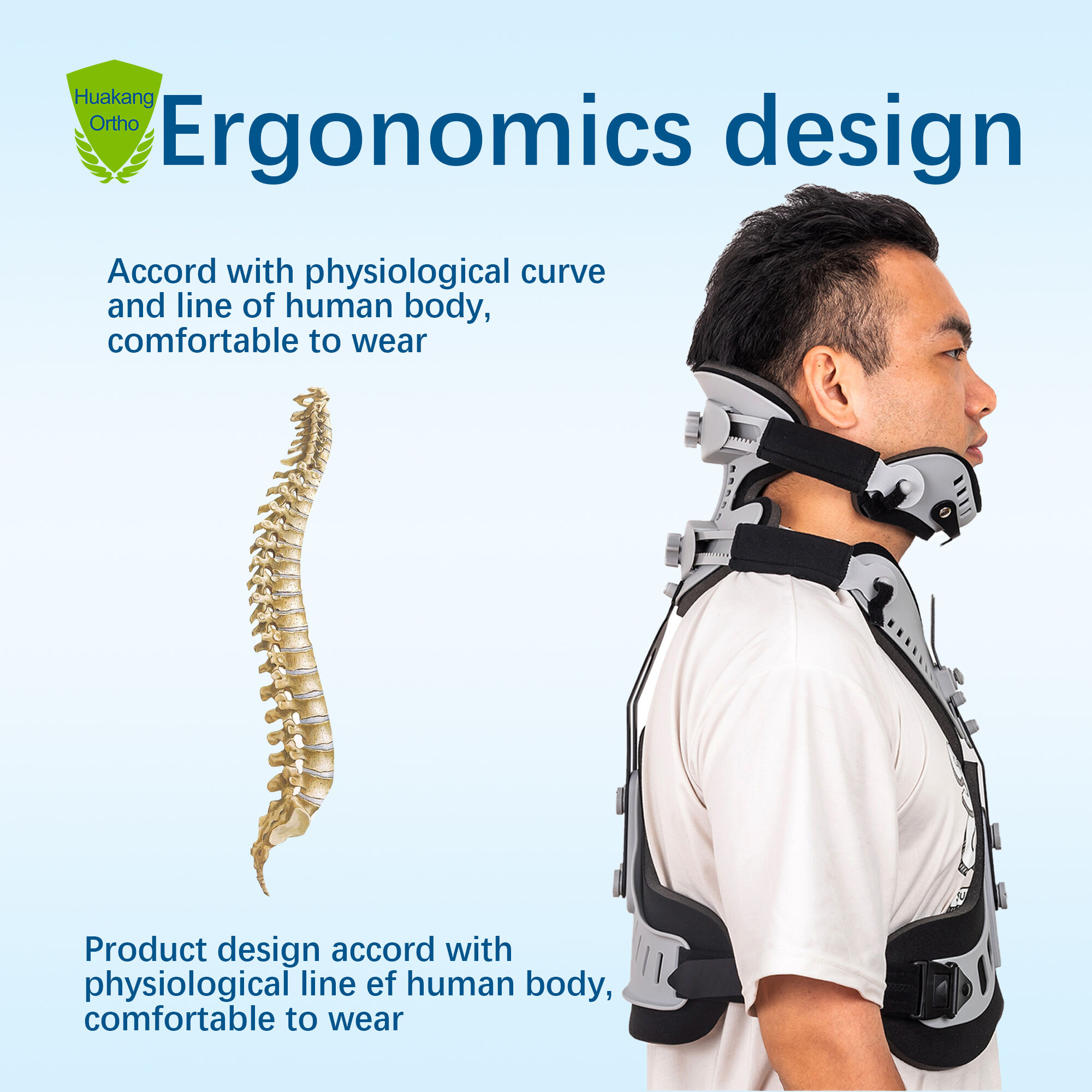
Клинические показания и доказательная база применения шейного ортеза после травмы
Уровни тяжести травмы и критерии выбора ортеза на основе доказательных данных
Использование шейного воротника должно соответствовать тяжести травмы — с разделением на легкую, умеренную и тяжелую степени — для обеспечения баланса между стабилизацией и физиологическими рисками. При легких травмах (например, при хлыстовой травме без рентгенологически подтвержденной нестабильности или неврологического дефицита) жесткая иммобилизация приносит минимальную пользу и может привести к замедлению восстановления из-за необоснованного ограничения подвижности. При умеренных травмах — таких как стабильные переломы дужки С2 или незначительные компрессионные переломы тел позвонков — обычно хорошо помогают полужесткие воротники, которые обеспечивают контролируемое ограничение движений, сохраняя при этом перфузию тканей. При тяжелых нестабильных травмах — включая вывихи суставных отростков, разрывы связок или повреждения спинного мозга — жесткие воротники снижают амплитуду сгибания-разгибания на 74 % в сегменте C0–C2 по данным динамической рентгенографии, что делает их необходимыми для предоперационной стабилизации.
Канадское правило оценки шейного отдела позвоночника (C-Spine Rule) служит основным клиническим инструментом принятия решений: оно безопасно выявляет бодрствующих, трезвых пациентов без болезненности по средней линии, неврологических дефицитов или отвлекающих травм, у которых можно отказаться от визуализации и установки воротника. Внедрение этого правила снижает количество необоснованных применений шейных воротников на 38 %, повышая эффективность сортировки пациентов без ущерба для безопасности.
Биомеханическая валидация: данные исследований на трупах и в краш-симуляциях по эффективности стабилизации
Строгие биомеханические испытания подтверждают функциональную эффективность шейных ортезов. Исследования на трупном материале показывают, что жёсткие воротники ограничивают сегментарное движение в критической зоне сочленения C1–C2 на 85–92 % при физиологических нагрузках на сгибание и разгибание — что значительно превышает порог в 50 %, ассоциированный с клинической стабильностью. В динамических имитациях заднего удара с использованием антропоморфных испытательных устройств (ATD) жёсткие воротники снижают пиковую срезающую силу в шее на 56 % при столкновениях со скоростью 35 миль/ч — что напрямую подтверждает их роль в снижении повреждений, обусловленных механизмами ускорения-замедления.
Однако вычислительное моделирование также выявляет ключевой компромисс: жёсткие воротники повышают внутричерепное давление (ВЧД) в среднем на 4,5 мм рт. ст. в вертикальном положении, вероятно, из-за нарушения оттока крови по внутренним яремным венам. Это подчёркивает необходимость тщательной оценки соотношения рисков и пользы при длительном применении — сверх острого периода стабилизации — и подкрепляет необходимость постепенного отмены ортеза в соответствии с установленными протоколами, а не назначения фиксированного срока ношения.
Факторы, определяющие рентабельность инвестиций с привязкой ко времени: ускорение восстановления за счёт стандартизированных протоколов применения шейных ортопедических фиксаторов после травмы
Сокращение продолжительности пребывания пациентов в стационаре и улучшение исходов ранней мобилизации
Стандартизированные протоколы применения шейных ортопедических фиксаторов напрямую повышают эффективность системы в целом и улучшают исходы для пациентов. Травматологические центры, применяющие основанные на доказательствах поэтапные протоколы отмены воротникового фиксатора, сообщают о сокращении медианной продолжительности пребывания в стационаре на 1,7 дня (AHRQ, 2025 г.). Критически важно, что этот выигрыш достигается не за счёт преждевременной деэскалации терапии, а за счёт ранней, безопасной мобилизации : стабилизация шейного отдела позвоночника позволяет начать ходьбу раньше, снижая частоту лёгочных осложнений на 29 % по сравнению с группами пациентов, не охваченными подобными протоколами (Отчёт о бенчмаркинге в центрах оказания помощи при тяжёлых травмах уровня I, 2024 г.). В результате возрастает скорость прохождения пациентов через стационар, снижаются эксплуатационные расходы учреждения и уменьшается нагрузка на ресурсы отделений интенсивной терапии и переходных палат.
Ускорение достижения реабилитационных вех: объём движений (ROM), контроль боли и сроки восстановления функциональной активности
Структурированные протоколы иммобилизации ускоряют функциональное восстановление в проверенных областях. Пациенты, соблюдающие режим постепенного снятия ортеза, разработанный с учётом биомеханических принципов, достигают целевых показателей объёма движений (ОД) под контролем боли на 31 % быстрее, чем пациенты, получающие лечение без протокольных рекомендаций («Journal of Spine Rehabilitation», 2025 г.). Это ускоряет переход к амбулаторной реабилитации и снижает потребность в услугах квалифицированной медсестринской помощи на 19 %. Важно отметить, что стандартизация позволяет предотвратить чрезмерное применение: учреждения, использующие объективные критерии постепенного снятия ортеза — такие как отсутствие болезненности при пальпации, нормальные неврологические показатели и рентгенологическая стабильность — зафиксировали на 42 % меньше необоснованных направлений на лучевую диагностику (Многоцентровый консорциум по травмам позвоночника, 2024 г.).
Ключевые факторы ускорения результатов:
- Нейромышечная реадаптация начало: на 4,2 дня раньше по сравнению с группами без протокола
- Разрешение на возвращение к трудовой деятельности : медианное сокращение срока — на 11,3 дня для офисных профессий
- Отмена опиоидов : достигается на 8 дней раньше при использовании ортеза и постепенной мобилизации
Скрытые статьи расходов: осложнения и риски чрезмерного применения шейного ортеза в течение длительного времени
Частота возникновения и обусловленные этим затраты при пролежнях, делирии, пневмонии и повышении внутричерепного давления (ВЧД)
Продолжительное ношение шейного воротника вызывает клинически значимые — и дорогостоящие — осложнения, снижающие рентабельность инвестиций (ROI) при отсутствии протоколов или их непоследовательном применении. Пролежни возникают у 35 % пациентов, носящих жёсткие воротники более 72 часов, делирий — у 28 %, внутрибольничная пневмония — у 22 %, а клинически значимое повышение внутричерепного давления (ВЧД) — у 18 %. Эти осложнения не являются изолированными событиями: каждое из них существенно увеличивает затраты и замедляет восстановление.
| Осложнение | Заболеваемость | Средняя стоимость, обусловленная данным осложнением |
|---|---|---|
| Пролежни | 35% | $24 тыс. |
| Делирий | 28% | $30 тыс. |
| Внутрибольничная пневмония | 22% | $42 тыс. |
| Повышение внутричерепного давления (ВЧД) | 18% | $28 тыс. |
В совокупности эти осложнения увеличивают прямые затраты на лечение на $124 тыс. на одного пациента и удлиняют сроки реабилитации на 3–8 недель, что вносит вклад в среднюю долгосрочную нагрузку в размере $740 тыс. (Ponemon, 2023). С физиологической точки зрения шейные воротники ухудшают венозный отток, повышают риск аспирации, ускоряют атрофию паравертебральных мышц и способствуют формированию психологической зависимости — что зафиксировано у 31 % пациентов, носящих ортезы более четырёх недель. Эти данные подтверждают, что длительность и таймер правильное применение ортезов — а не только выбор устройства — лежит в основе ценностно-ориентированного управления заболеваниями шейного отдела позвоночника.
рамочная модель ROI на 2026 г.: интеграция клинических исходов, использования ресурсов и тенденций ценностно-ориентированного возмещения расходов
К 2026 г. ROI для шейных ортезов после травмы будет оцениваться не только стоимостью устройства, но и его вкладом в три взаимосвязанных столпа: клинические исходы, эффективность использования ресурсов и соответствие системе оплаты на основе стоимости оказанной помощи. Модели Центра инноваций CMS — включая Путь обеспечения качества при спинномозговой травме 2024 года — теперь привязывают выплаты к улучшению функциональной подвижности, предотвращению осложнений и своевременной выписке пациентов. Контракты с фиксированной оплатой по эпизодам вознаграждают системы, сокращающие продолжительность пребывания пациентов в стационаре и ускоряют восстановление объёма движений — что делает стандартизированные протоколы применения ортезов стратегическим инструментом: сокращение продолжительности пребывания в стационаре на 15 % в сочетании с ускорением функционального восстановления на 20 % обеспечивает измеримую экономию в рамках таких моделей.
В то же время штрафы за заболевания, приобретенные в стационаре, включая пролежни и пневмонию, всё чаще связаны с предотвратимыми факторами, обусловленными использованием медицинских изделий. Учреждениям, следовательно, необходимо сопоставлять первоначальные затраты на ортопедические воротники с последующими расходами, связанными с осложнениями, повторной госпитализацией и корректировками в рамках оплаты по результатам лечения. При интеграции в согласованные протоколы оказания помощи при травмах — с чёткими показаниями, биомеханическим обоснованием и установленными сроками постепенного отказа от использования — шейный воротник трансформируется из пассивного устройства поддержки в активный инструмент обеспечения ценности оказываемой помощи.
Часто задаваемые вопросы
Каковы критерии применения шейного воротника при травмах?
Применение шейного воротника определяется в зависимости от тяжести повреждения — от лёгкой до тяжёлой степени. При лёгких случаях жёсткая иммобилизация может быть нецелесообразна, тогда как при умеренных повреждениях показаны полужёсткие воротники. При тяжёлых повреждениях требуются жёсткие воротники, обеспечивающие значительное ограничение подвижности шеи.
Как шейные воротники способствуют снижению риска осложнений?
Шейные бандажи ограничивают подвижность шеи и предотвращают дальнейшее повреждение в процессе заживления. Они также играют ключевую роль в снижении осложнений, таких как нарушения лёгочной функции, обеспечивая безопасную мобильность.
Каковы потенциальные риски длительного ношения шейного бандажа?
Длительное использование может привести к таким осложнениям, как травмы от давления, делирий, пневмония и повышение внутричерепного давления, что увеличивает расходы на здравоохранение и замедляет восстановление.
Как стандартизированные протоколы применения шейных бандажей улучшают процесс восстановления?
Стандартизированные протоколы способствуют ранней мобильности, сокращают продолжительность пребывания в стационаре и ускоряют сроки реабилитации. Они также минимизируют необоснованное проведение визуализирующих исследований и чрезмерное использование бандажей, обеспечивая оптимальные результаты восстановления.
Содержание
- Клинические показания и доказательная база применения шейного ортеза после травмы
- Факторы, определяющие рентабельность инвестиций с привязкой ко времени: ускорение восстановления за счёт стандартизированных протоколов применения шейных ортопедических фиксаторов после травмы
- Скрытые статьи расходов: осложнения и риски чрезмерного применения шейного ортеза в течение длительного времени
- рамочная модель ROI на 2026 г.: интеграция клинических исходов, использования ресурсов и тенденций ценностно-ориентированного возмещения расходов
- Часто задаваемые вопросы