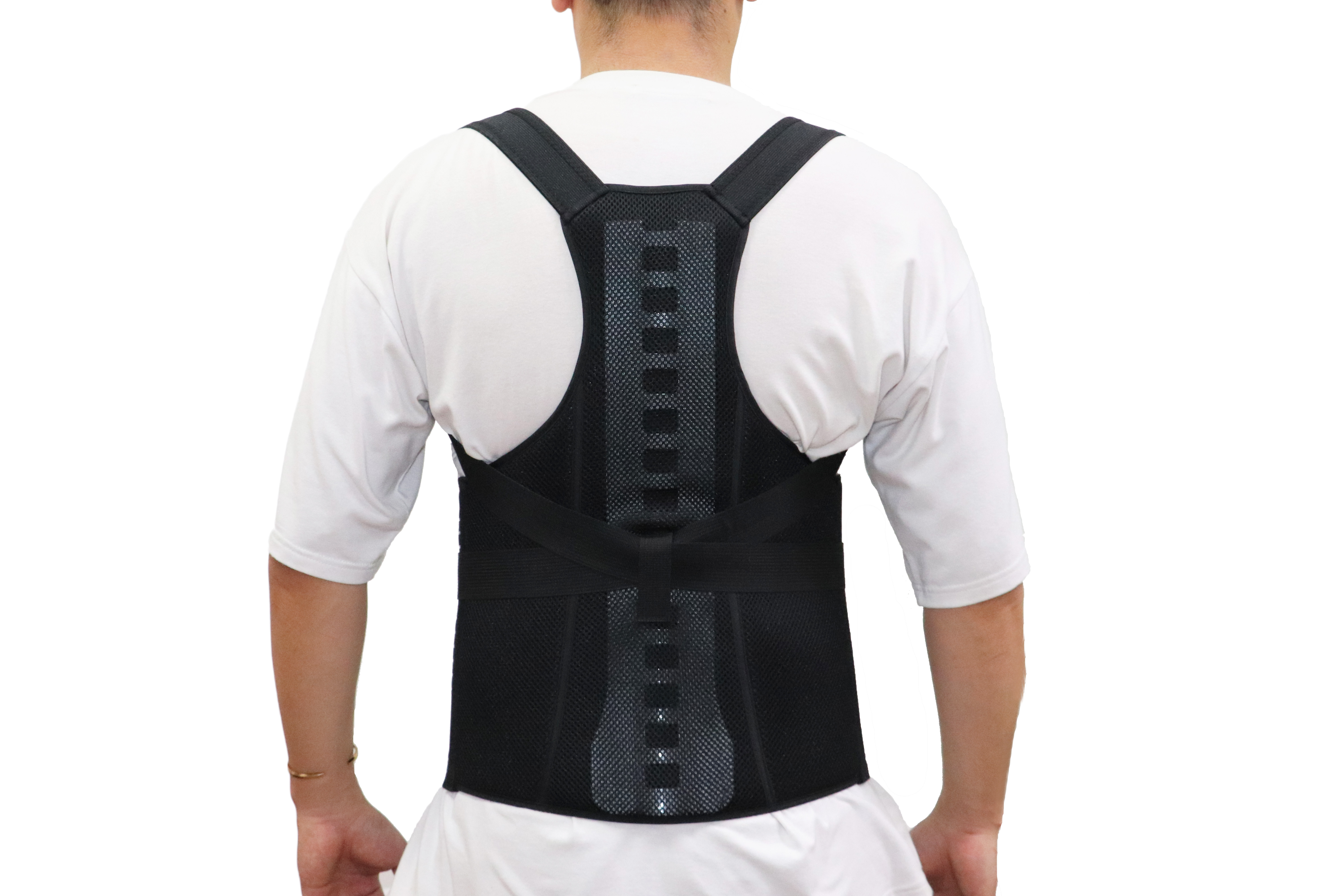
Quand et pourquoi une orthèse de stabilisation lombaire postopératoire est-elle cliniquement indiquée
Contextes chirurgicaux nécessitant une immobilisation rigide (p. ex. fusion spinale, laminectomie, vertébroplastie)
Les interventions de fusion rachidienne, les laminectomies et les vertébroplasties nécessitent généralement une forme quelconque de soutien rigide externe afin de protéger les tissus en cours de cicatrisation ainsi que tout matériel implanté. Après l’intervention chirurgicale, le port d’une orthèse lombaire contribue à limiter les mouvements entre les vertèbres pendant les périodes critiques de rétablissement, par exemple lorsque les greffes osseuses s’intègrent dans les cas de fusion ou lorsque le ciment utilisé lors de la vertébroplastie prend correctement. Cette limitation réduit effectivement l’apparition de complications telles que le déplacement du matériel implanté ou des fractures survenant au niveau des segments adjacents de la colonne vertébrale. Une étude publiée l’année dernière dans le Spine Journal a révélé que les patients portant une orthèse présentaient environ 30 % moins de risques de subir de telles fractures au niveau adjacent après une vertébroplastie. La plupart des chirurgiens recommandent ces orthèses rigides à leurs patients dans certaines conditions, notamment…
- L’instrumentation multiségmentaire nécessite une redistribution des charges sur les segments instables ;
- L’ostéoporose ou une qualité osseuse altérée menace l’intégrité osseuse ;
- La mobilisation précoce des patients dépasse les seuils biomécaniquement sûrs.
Lignes directrices chronologiques : phases aiguë et sous-aiguë, et durée d’utilisation de l’orthèse
Les protocoles d’orthésage s’alignent sur les phases biologiquement déterminées de la récupération. Pendant la phase aiguë (0–6 semaines) , le port continu est la norme afin de maximiser l’immobilisation et de protéger la cicatrisation des tissus. Pendant la phase sous-aiguë (6–12 semaines) , un sevrage structuré commence :
- Réduire le temps de port quotidien de deux heures par semaine ;
- Cesser l’utilisation pendant les activités assises à faible risque (p. ex. repas, séances de kinésithérapie) ;
- Maintenir l’orthèse pendant la marche ou la station debout prolongée jusqu’à autorisation médicale.
Le consensus de 2023 sur la récupération vertébrale recommande aux patients de porter des orthèses en continu pendant environ 8 à 10 semaines suivant des arthrodèses rachidiennes complexes. Toutefois, cette approche n’est pas universellement adaptée. Des facteurs tels que la densité osseuse du patient, la complexité de l’intervention chirurgicale et le respect effectif de la consigne de port de l’orthèse influencent fortement les résultats de la récupération. Une étude a révélé qu’environ 23 % des patients cessent de porter leur orthèse trop tôt, simplement parce qu’elle provoque une douleur trop intense, selon le Journal of Orthopaedic Surgery. Cela souligne l’importance d’une adaptation précoce et confortable à l’orthèse, ainsi qu’une éducation adéquate sur ce à quoi s’attendre durant la période de récupération.
Adaptation du type d’orthèse à l’anatomie et à l’objectif chirurgical : orthèses thoracolombaires, lombaires et solutions sur mesure
Sélection optimale orthèse postopératoire de stabilisation dorsale dépend d’un alignement précis entre la couverture anatomique, l’objectif chirurgical et les exigences biomécaniques. Un choix inadéquat d’orthèse augmente le risque de réintervention de 18 %, selon une analyse de 2023 publiée dans le Journal des troubles de la colonne vertébrale —un signal fort indiquant que les approches « taille unique » compromettent la sécurité et l’efficacité.
Orthèses thoracolombaires (TLSO) pour une stabilisation à plusieurs niveaux après fusion ou traumatisme
Les orthèses TLSO offrent un soutien rigide autour de toute la région du tronc, s’étendant de la partie inférieure du dos jusqu’à la région pelvienne. En raison de cette stabilisation complète, elles sont souvent considérées comme la meilleure option dans le traitement de troubles rachidiens complexes, tels que les fusions à plusieurs niveaux, les fractures graves ou les révisions chirurgicales. La conception de ces orthèses permet de réduire la pression exercée sur les dispositifs implantés. Selon une étude en biomécanique publiée en 2023, le soutien fourni par une orthèse TLSO peut réduire de 30 à même 40 % environ la contrainte mécanique subie par les vis et les tiges, comparé à celui offert par des supports souples classiques. Ce type de gestion des contraintes favorise effectivement une meilleure consolidation osseuse tout en protégeant les composants métalliques contre une usure prématurée.
Soutiens lombaires contre conceptions hybrides pour un partage sélectif de la charge dans les procédures mini-invasives
Lorsqu’il s’agit de procédures moins complexes, telles que les microdiscectomies ou les interventions de fusion intervertébrale transforaminale (TLIF) à un seul niveau, les soutiens lombaires et les orthèses dorsales hybrides se révèlent en effet très efficaces pour la plupart des patients. Ce qui distingue ces orthèses, c’est leur réglabilité : elles permettent de limiter les mouvements antéro-postérieurs tout en autorisant une certaine mobilité latérale et une légère rotation. Ce type de soutien partiel contribue à maintenir l’activité musculaire plutôt que de la supprimer complètement, ce qui accélère généralement le temps de récupération. Des recherches récentes menées en 2022 ont également fourni des résultats intéressants : les patients portant ces orthèses hybrides réglables ont retrouvé leur autonomie dans les activités quotidiennes environ 15 jours plus tôt que ceux contraints de porter les anciennes orthèses rigides du thorax au sacrum (TLSO). Cela paraît logique, car une mobilité limitée favorise vraisemblablement une meilleure circulation sanguine et prévient l’atrophie musculaire pendant la période de convalescence.
Preuves, controverses et compromis pratiques liés à l’utilisation d’un corset de stabilisation lombaire après une intervention chirurgicale
Bien que le port d’un corset reste une pratique courante dans de nombreux centres, sa valeur clinique n’est ni uniforme ni universellement reconnue. Les données scientifiques révèlent des lacunes significatives en matière de soulagement de la douleur, de réussite de la fusion vertébrale et de fonctionnement à long terme, ce qui suscite un examen croissant des indications, de la durée d’utilisation et des alternatives.
Ce que dit la littérature : lacunes en matière d’efficacité concernant la réduction de la douleur, les taux de fusion et la fonction à long terme
En examinant l'ensemble des recherches, il semble que le port d'un corset n'ait guère d'incidence sur le soulagement de la douleur à court terme. Les patients portant un corset observent généralement une amélioration d'environ 1,5 point sur l'échelle visuelle analogique, contre seulement 1,2 point pour ceux qui n'en portent pas. En réalité, aucune étude randomisée de haut niveau n'a démontré qu'un corset, utilisé isolément, produisait une différence statistique réelle en ce qui concerne la consolidation osseuse après une intervention rachidienne à un seul niveau. Et qu'en est-il des résultats à long terme ? Des études suivant les patients pendant deux ans ne révèlent pratiquement aucune différence quant aux capacités fonctionnelles quotidiennes, aux schémas de marche ou à l'auto-évaluation de leur fonctionnement, que les patients aient porté ou non un corset. Ce constat nous livre probablement une conclusion assez simple : l'intensité de la rééducation, le type d'information et d'éducation reçus par le patient concernant sa pathologie, ainsi que la reprise précoce de l'activité physique, semblent jouer un rôle bien plus déterminant dans la récupération que la durée du port d'un corset.
Défis liés à l’observance : concilier conformité, confort et nécessité clinique
L’utilisation prolongée de la coquille orthopédique fait face à des obstacles concrets :
- Inconfort — les orthèses rigides entravent l’excursion diaphragmatique et augmentent le cisaillement cutané, contribuant à l’abandon du dispositif chez jusqu’à 40 % des utilisateurs d’ici la sixième semaine ;
- Risque de déconditionnement — l’immobilisation prolongée accélère l’atrophie des muscles paravertébraux, ce qui peut compromettre la stabilité à long terme ;
- Perturbation fonctionnelle — les difficultés liées au sommeil, à la conduite automobile et aux soins personnels réduisent l’utilité pratique du dispositif et érodent la motivation.
Un sevrage fondé sur des données probantes — initié en parallèle avec la kinésithérapie entre la quatrième et la sixième semaine — améliore l’observance sans nuire aux résultats. En définitive, la décision de prescrire, de poursuivre ou de réduire progressivement le port d’une coquille orthopédique doit tenir compte non seulement de l’anatomie chirurgicale, mais aussi de la physiologie du patient, de ses objectifs et de son vécu.
FAQ
Quels sont les principaux types de coquilles lombaires postopératoires ?
Les principaux types sont les orthèses thoracolombaires (TLSO) pour des stabilisations plus importantes, les supports lombaires pour des zones plus ciblées, et les conceptions hybrides pour un partage sélectif de la charge dans le cadre de procédures mini-invasives.
Pendant combien de temps doit-on porter une attelle lombaire après une intervention chirurgicale ?
Cela varie selon les circonstances individuelles, mais en général, un port en continu est recommandé pendant environ 8 à 10 semaines suivant des interventions complexes, avec un sevrage progressif au fur et à mesure de la cicatrisation.
Les attelles lombaires postopératoires contribuent-elles à la réduction de la douleur ?
Les attelles peuvent procurer un certain soulagement de la douleur, mais des études indiquent qu’elles n’améliorent pas significativement les résultats en matière de réduction durable de la douleur ou de rétablissement fonctionnel.
Pourquoi les patients risquent-ils d’arrêter prématurément de porter leur attelle ?
L’inconfort, le risque de déconditionnement et les perturbations des activités quotidiennes, telles que le sommeil et la conduite automobile, peuvent amener les patients à cesser de porter leur attelle plus tôt que prévu.
Table des matières
- Quand et pourquoi une orthèse de stabilisation lombaire postopératoire est-elle cliniquement indiquée
- Adaptation du type d’orthèse à l’anatomie et à l’objectif chirurgical : orthèses thoracolombaires, lombaires et solutions sur mesure
- Preuves, controverses et compromis pratiques liés à l’utilisation d’un corset de stabilisation lombaire après une intervention chirurgicale
-
FAQ
- Quels sont les principaux types de coquilles lombaires postopératoires ?
- Pendant combien de temps doit-on porter une attelle lombaire après une intervention chirurgicale ?
- Les attelles lombaires postopératoires contribuent-elles à la réduction de la douleur ?
- Pourquoi les patients risquent-ils d’arrêter prématurément de porter leur attelle ?